Beitragsfoto Sehstörungen: https://www.flickr.com/photos/kariobinja/7604737/in/faves-190425034@N08/
In meiner täglichen Arbeit werde ich zunehmend mit Sehstörungen alter Menschen konfrontiert. Es geht dabei nicht nur um Sehbehinderte oder Blinde. Viel häufiger geht es um alte Menschen, die bestimmte Tätigkeiten, die ein gutes Sehvermögen erfordern, nicht mehr gerne tun oder nicht mehr gut erledigen können. Eine kurze Recherche hat gezeigt, dass solche Probleme in der wissenschaftlichen Literatur nur am Rande behandelt werden. Ich konnte auch keine Zahlen finden, wie viele alte Menschen von solchen Problemen betroffen sind. Ich habe mich deshalb entschlossen eine Studie durchzuführen, um Erkenntnisse zu gewinnen, wie viele alte Menschen im Alter von 65 und älter von solchen alltagsrelevanten Sehstörungen betroffen sind.
Inhaltsverzeichnis
Zusammenfassung
Schätzungsweise 11 Millionen Menschen (65 bis 99 Jahre) in der DACH-Region sind von alltagsrelevanten Sehstörungen betroffen. Dies entspricht einer Quote von 47 % bis 48,0 %. Die Prävalenz steigt mit dem Alter. In der ältesten Gruppe (80-99 Jahre) kann man von mind. 67 % Personen mit alltagsrelevanten Sehstörungen ausgehen. Frauen sind über alle Altersgruppen hinweg häufiger von Sehstörungen betroffen. Die häufigsten Sehstörungen sind Einschränkungen bei Sehschärfe und Kontrastsehen sowie Blendempfindlichkeit. Dominierende Ursache für Sehstörungen sind Augenerkrankungen, wobei Katarakt den grössten Einfluss hat.
Ziele der Studie
Das Sehvermögen ist der dominierende Sinn für den Erhalt der Autonomie im Alter. Traditionelle epidemiologische Studien fokussieren häufig auf pathologische Endpunkte wie schwere Sehbehinderung oder Blindheit nach WHO-Definition (Visus < 0,3 oder < 0,05). Diese klinische Perspektive vernachlässigt jedoch eine wachsende Gruppe älterer Menschen, deren Sehvermögen zwar oberhalb der Blindheitsschwelle liegt, jedoch nicht mehr ausreicht, um komplexe Alltagsanforderungen mit Freude und fehlerfrei zu bewältigen. Beispiele sind Autofahren, vor allem bei Dunkelheit, das Lesen digitaler Anzeigen oder die sichere Orientierung bei Dämmerung.
Ziel dieser Studie ist es, die Häufigkeit (Prävalenz) solcher alltagsrelevanten Sehstörungen bei Menschen im Alter von 65–99 Jahren in Deutschland, Österreich und der Schweiz zu ermitteln.
Stand der Wissenschaft
In der Literatur lassen sich viele Übersichtsarbeiten und Primärstudien zur Prävalenz visueller Einschränkungen bei älteren Menschen finden. Allerdings konzentrieren sich die meisten dieser Arbeiten auf Minderungen der Sehschärfe (Visus-Minderungen) oder auf spezialisierte Erkrankungen wie altersbedingte Makuladegeneration (AMD), Glaukom und andere.
Zudem fehlen häufig Ländervergleiche, geschlechtsspezifische Daten und Aufschlüsselungen nach Altersgruppen über 80 Jahre oder gar 90-99 Jahre. Vor diesem Hintergrund ist eine Untersuchung alltagsrelevanter Sehstörungen wünschenswert. Auf dieser Grundlage können Versorgungslücken identifiziert werden. Ausserdem können Massnahmen der Prävention und Therapie sowie Massnahmen der Hilfsmittelversorgung und Umweltgestaltung geplant werden.
Definition von „alltagsrelevanten Sehstörungen
In Ergänzung zur klassischen Klassifikation der Weltgesundheitsorganisation (Visus <0,3 oder <0,5) schlage ich vor, in zukünftigen Studien den Sachverhalt der „alltagsrelevanten Sehstörungen“ stärker zu gewichten und folgendermassen zu definieren:
„Alltagsrelevante Sehstörungen“
Jede messbare oder subjektiv wahrgenommene Verringerung des Sehvermögens – unabhängig von Ursache oder Korrekturbarkeit – und verbunden mit einer relevanten Einschränkung mindestens einer Alltagsaktivität.
Zur Konkretisierung (Operationalisierung) dieser Definition schlage ich folgende Indikatoren vor:
- Reduzierte Sehschärfe (Visus < 0,8 mit Korrektur): Werte zwischen 0,5 und 0,8 gelten oft klinisch als „normvariabel“, stellen aber im Alltag (z. B. Kleingedrucktes, Smartphone-Nutzung) bereits eine Hürde dar.
- Qualitative Sehstörungen: Hierzu zählen Einschränkungen des Kontrastsehens (Pelli-Robson-Score reduziert), erhöhte Blendempfindlichkeit (Straylight), Störungen der Dunkeladaptation (Low Luminance Deficit, VFQ-25-Score <80)) sowie Farbsehstörungen.
- Gesichtsfelddefekte: Auch periphere Einschränkungen oder relative Skotome, die den zentralen Visus unberührt lassen, aber die Orientierungssicherheit (Sturzrisiko) gefährden.
- Binokulare Dysfunktionen: Störungen des räumlichen Sehens, Diplopie oder Suppression eines Auges.
- Subjektive Beschwerden: Erfasst durch Patient-Reported Outcome Measures (PROMs) wie den NEI-VFQ-25 (Score < 80), z. B. „unscharf trotz Brille“, visuelle Ermüdung (Asthenopie) oder Unsicherheit im Straßenverkehr [https://pubmed.ncbi.nlm.nih.gov/11448327/].
- Trockene Augen (Sicca-Syndrom, 20 % Prävalenz ab 65) und Glaskörpertrübungen (floaters).
Diese breite Definition ist funktionell und patientenzentriert. Ausserdem ist sie integrativ, weil der alternde visuelle Cortex und die optischen Medien (Tränenfilm, Linse, Glaskörper) oft Defizite aufweisen, die synergistisch zusammenwirken und sich gegenseitig verstärken. Das Zusammenspiel dieser Defizite kann die Lebensqualität deutlich einschränken, auch wenn keine einzelne Pathologie den Schwellenwert zur „Erkrankung“ überschreitet.
Methodik / Vorgehensweise
Bei der wissenschaftlichen Recherche nach Untersuchungen und Studien habe ich folgende Erfahrungen gemacht, die nicht ungewöhnlich sind, wenn man wissenschaftliches Neuland betritt:
In vielen Studien zu Sehstörungen fehlen Probanden im hohen Alter, konkret 70 Jahre und älter. Es gibt terminologische Unterschiede, die eine Vergleichbarkeit der Studienergebnisse erschweren. Es gibt nur sehr wenige Studien, welche mit funktionalen Definitionen alltagsrelevanter Seheinschränkungen arbeiten.
Aus diesem Grund habe ich eine KI-gestützte Methodik gewählt. Modelle der Künstlichen Intelligenz könnten von ihrer Konstruktion her in der Lage sein, die gewünschten Informationen zu synthetisieren.
Synthetisierung bedeutet, dass KI-Systeme einen trainierten Wissensstand haben, der aus Milliarden von Datenpunkten stammt. Das sind u.a. publizierter Studien, Abstracts, Übersichten und Muster aus ähnlichen Forschungsarbeiten. Auf dieser Grundlage erstellen sie plausible Schätzungen, Hochrechnungen oder Zusammenfassungen, indem sie bekannte Muster kombinieren. Dies ist keine Echtzeit-Analyse von Rohdaten, sondern eine intelligente Interpolation, die vor allem bei Datenlücken oder fehlender Vergleichbarkeit von Forschungsdaten Sinn machen kann.
Es wäre wissenschaftlich nicht akzeptabel, sich nur auf ein KI-System zu verlassen. Deshalb habe ich die Analyse mithilfe von drei unabhängigen KI- Modellen durchgeführt.
Grok 4.0 (Expertenmodus) von xai, https://grok.com
ChatGPT-5.1 von openai, https://chatgpt.com
Gemini (Thinking 3 Pro) von Google, https://gemini.google.com
In allen drei Modellen habe ich den gleichen Prompt verwendet. Die Datenanalyse fand statt am 25. November 2025.
ChatGPT konnte keine länderspezifischen Daten für alltagsrelevante Sehstörungen im DACH-Raum finden und hat deshalb Ergebnisse internationaler Studien auf Deutschland, Österreich und die Schweiz komplett hochgerechnet.
Grok und Gemini haben im Gegensatz dazu Studien für alle drei Länder finden können und eine Synthetisierung der gefundenen Daten im Sinne der Zielsetzung dieser Arbeit versucht. Im folgenden beziehe ich mich deshalb nur auf die Ergebnisse von Grok und Gemini.
Ergebnisse
Häufigkeit von Sehstörungen in Abhängigkeit vom Alter
Rund 11 Millionen Menschen in der DACH-Region sind schätzungsweise von alltagsrelevanten Sehstörungen betroffen. Dies entspricht einer Quote von 47 % bis 48,0 %.
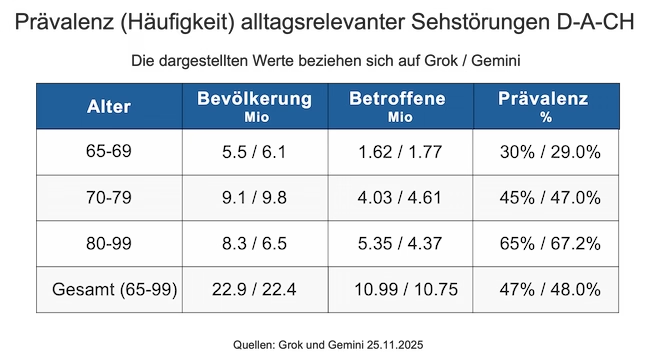
Die Prävalenz steigt mit dem Alter: In der jüngsten betrachteten Altersgruppe (65-69 Jahre) liegt die Prävalenz bei rund 30 %. Bei den 70-79jährigen sind 45 % und mehr von Sehstörungen betroffen. In der ältesten Gruppe (80-99 Jahre) kann man von mind. 65 % Personen mit alltagsrelevanten Sehstörungen ausgehen.
Qualitative Charakterisierung der Altersgruppen:
- 65 bis 69 Jahre
Hier dominieren unkorrigierte Presbyopie, beginnende Medientrübungen (Katarakt) und Sicca-Syndrom. Viele sind noch berufstätig oder hochaktiv; die subjektive Störschwelle ist niedrig. - 70 bis 79 Jahre
Kritische Phase der Manifestation altersbedingter Pathologien: Katarakt, Altersbedingte Makuladegeneration (AMD), Glaukom. Signifikante Zunahme von Kontrastverlust. - 80 bis 99 Jahre
Phase der Multimorbidität: Kumulation von Visusminderung, Gesichtsfeldausfällen und neuronalen Verarbeitungsstörungen.
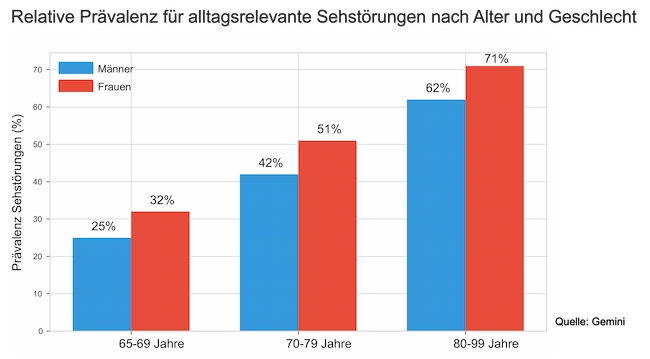
Unterschiede zwischen Frauen und Männern
Frauen sind über alle Altersgruppen hinweg häufiger von Sehstörungen betroffen (ca. 52–55 % Prävalenz vs. 42–45 % bei Männern). Ursachen sind zum einen die höhere Lebenserwartung (Überlebenseffekt im Hochrisikoalter), zum anderen hormonelle Faktoren (Dry Eye Disease) und eine höhere Prävalenz von Makuladegenerationen.
Unterschiede zwischen Deutschland, Österreich und Schweiz (D-A-CH)
Die Prävalenzwerte für alltagsrelevante Sehstörungen sind strukturell sehr ähnlich für Deutschland, Österreich und Schweiz. Die Schweizer Bevölkerung zeigt geringfügig geringere Werte. Drei Ursachen könnten dabei eine Rolle spielen:
- Die Schweiz hat eine der höchsten Katarakt-Operationsrate in Europa, ca. 1.500 OPs pro 100.000 Einwohner.
- Auch bei der Dichte an Augenärzten und Optikern ist die Schweiz führend.
- Schliesslich verfügt die Schweiz über ein Gesundheitssystem, in dem der Anteil privater Zusatzversicherungen sehr hoch ist.
Häufigkeit verschiedener Sehstörungen
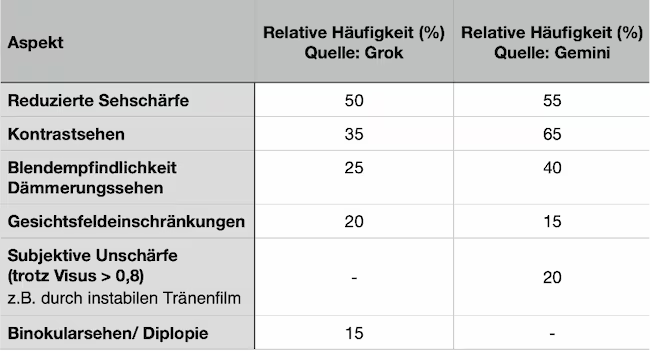
- Reduzierte Sehschärfe (Visus < 0,8) ist die häufigste Sehstörung. 50% bis 55 % der Menschen 65+ sind davon betroffen (oft in Kombination mit anderen Sehstörungen).
- Kontrastsehschwäche: Hier zeigen die Ergebnisse eine Bandbreite von 35% bis 65 %. Kontrastsehschwäche tritt oft als Vorstufe des Visusverlusts auf.
- Blendempfindlichkeit / Dämmerungssehen: Prävalenzwert liegen zwischen 25% bis 40 % (kritisch für Autofahren).
- Gesichtsfeldeinschränkungen lassen sich auf 15 % – 20% Prävalenz schätzen (Glaukom, neurologische Ereignisse).
Interessant im Hinblick auf die Alltagsrelevanz von Sehstörungen ist eine subjektiv erlebte Unschärfe trotz eines guten Visus > 0,8. Die Prävalenz wird auf 20 % geschätzt.
Ursachen von Sehstörungen im Alter
Um Massnahmen zur Prävention oder Therapie von Sehstörungen zu planen, ist eine Analyse der medizinischen Ursachen sinnvoll.
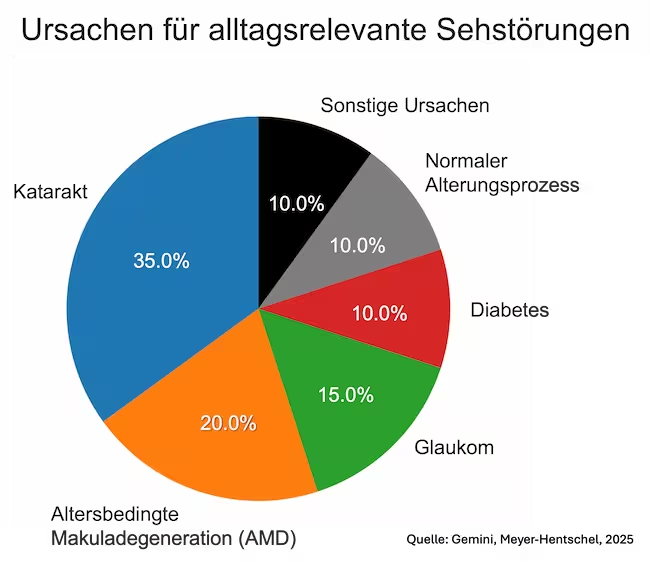
Es wird deutlich, dass Augenerkrankungen die dominierende Ursache für Sehstörungen sind, wobei Katarakt den grössten Einfluss hat. Erfreulicherweise ist Katarakt operativ sehr gut behandelbar. Diabetes ist für rund 10% der Sehstörungen verantwortlich. Folgen sind in erster Linie „diabetische Retinoapthie“, aber auch „transiente (vorübergehende) Refraktionsschwankungen“, die durch Blutzuckerschwankungen ausgelöst werden können.
Zu den Sehstörungen, die durch den normalen Alternsprozess bedingt sind zählen u.a. das „trockene Auge“ (Sicca-Syndrom). Man schätzt, dass rund die Hälfte aller Menschen ab 70 Jahre von unterschiedlichen Ausprägungen trockener Augen betroffen sind. Trockene Augen haben zur Folge, dass der Tränenfilm auf der Hornhaut instabil ist und aufreisst. Dies kann zu starken – vorübergehenden – Visusschwankungen führen.
Weiterhin kann die Hell-Dunkel-Adaptation der Augen verlangsamt werden durch altersbedingte geringere Geschwindigkeit von neuronalen Prozessen im Sehzentrum.
Diskussion der Ergebnisse
Einschränkungen der Studie
Viele Prävalenzwerte sind Schätzungen und Hochrechnungen, da direkte bevölkerungsbasierte Studien zur Beantwortung der Fragestellungen dieser Studie im D-A-CH-Raum nur ansatzweise verfügbar sind. Unterschiedliche Definitionen, Messmethoden und Altersgruppen erschweren den Vergleich zwischen Datenbeständen zusätzlich. Zudem ist die Dunkelziffer bei leichten kognitiven Einschränkungen, die Sehtests verfälschen, vermutlich hoch.
Die Daten können im Sinne einer Befragung von zwei Experten (KI-Systeme Grok und Gemini) verstanden werden, die verfügbares Wissen genutzt haben und auf dieser Basis hypothesenbasierte Schätzungen und Hochrechnungen vorgenommen haben. Um die Aussagekraft der Ergebnisse abzusichern, habe ich selbst umfangreiche Konsistenzprüfungen und Kontrollrechnungen vorgenommen.
Ich sehe die Ergebnisse als erste Grundlage für praktische Schlussfolgerungen und Ausgangspunkt und Impuls für zukünftige empirische Studien zum Themenbereich „alltagsrelevante Sehstörungen“ alter Menschen.
Schlussfolgerungen für die Praxis
Der Fokus dieser Studie auf alltagsrelevante Sehstörungen macht deutlich, dass es neben der – erfreulicherweise – kleinen Gruppe der Blinden und Sehbehinderten nach WHO-Definition eine sehr grosse Zahl von alten Menschen mit unterschiedlichsten Sehstörungen gibt. Diese Sehstörungen können zu Einschränkungen der Lebensqualität führen. Die gefundenen Prävalenzwerte von fast 50% sollten die Aufmerksamkeit auf eine bessere Prävention und Versorgung alter Menschen lenken.
Selbstständige Lebensführung: Sehstörungen reduzieren die funktionale Unabhängigkeit älterer Personen, indem sie grundlegende Aktivitäten des täglichen Lebens erschweren. Dazu zählen z.B. Nahrungsaufnahme, Ankleiden, Körperpflege (Activities of Daily Living, ADLs) sowie instrumentelle Aktivitäten wie Einkaufen, Haushaltsführung und Mobilität (Instrumental Activities of Daily Living, IADLs). Betroffene berichten von Schwierigkeiten beim Lesen von Etiketten, Navigieren in der Umgebung, Bedienen von Technologien oder Führen von Fahrzeugen, was zu einer erhöhten Abhängigkeit von anderen führt. https://jamanetwork.com/journals/jamanetworkopen/fullarticle/2792603
Sturzrisiko: Der Zusammenhang zwischen Sehstörungen und Sturzrisiko ist vielfach dokumentiert. https://doi.org/10.1093/ageing/afac205
Kognitive Einschränkungen/ Demenz: eingeschränktes Sehvermögen erhöht das Risiko, kognitive Einschränkungen zu entwickeln und an Demenz zu erkranken.
https://www.aaojournal.org/action/showPdf?pii=S0161-6420%2820%2931206-9
https://doi.org/10.3389/fpubh.2024.1455550
Ergänzend zur Prävention und besseren Versorgung alter Menschen mit Sehstörungen könnte man an eine Vielzahl weiterer Massnahmen denken, um die Lebensqualität von Menschen mit alltagsrelevanten Sehstörungen positiv zu beeinflussen, z.B.
- Optimierung der Benutzerfreundlichkeit von technischen Geräten, die von alten Menschen im Alltag genutzt werden: Autos, Hausgeräte, Unterhaltungselektronik, Medizinprodukte.
- Umweltgestaltung, um Menschen mit Sehstörungen ein möglich selbstständiges Navigieren im öffentlichen Raum zu ermöglichen.
- Sensibilisierung/ Schulung von Berufsgruppen, die häufigen Kontakt mit alten Menschen haben. Ziel sollte es sein, eine hohe Sensibilität für mögliche Sehstörungen eines Gesprächspartners/ Kunden/Klienten/ Bürgers zu entwickeln. Berufsgruppen: Verkaufspersonal, Kundenbetreuer im Nahverkehr, Polizei, Ärzte, Therapeuten, Pflegepersonal.
Ausblick / Prognose 2046
Es ist damit zu rechnen, dass die Zahl der Bevölkerungsgruppe 65+ in den kommenden 20 Jahren von rund 23 Mio. auf 27-28 Millionen. ansteigen wird (D-A-CH Raum). Dies könnte dazu führen, dass die Zahl der Menschen mit Sehstörungen von aktuell rund 11 Mio. auf fast 14 Mio. ansteigt.
Vor diesem Hintergrund sollte es Ziel sein, die Prävalenz von Sehstörungen zu verringern und den Erhalt eines „Alltagsvisus“ als wichtiges Public-Health-Ziel zu definieren.
Es geht darum,
– Sehstörungen zu verringern bzw. zu verzögern sowie
– die Selbständigkeit alter Menschen mit Sehstörungen zu erhalten.
Die schon bestehenden Initiativen und Kooperationen zwischen Geriatrie und Ophthalmologie könnten zukünftig noch stärker ausgebaut werden im Sinne einer „Altersophthalmologie“.
Die erfolgreichen Beispiele der Alterszahnmedizin und Orthogeriatrie könnten Anregungen dazu geben.
Literatur
Auswahl grundlegender Veröffentlichungen geordnet nach Erscheinungsdatum
2024
Trends in the global burden of vision loss among the older adults from 1990 to 2019
https://pubmed.ncbi.nlm.nih.gov/38638474/
2024
Impact of visual impairments on cognitive functions in older adults: insights from NHANES data
https://doi.org/10.3389/fpubh.2024.1455550
2022
Vision Impairment Has Implications for Aging and Health Outcomes, Beyond Ophthalmology
https://pubmed.ncbi.nlm.nih.gov/35608864/
2022
World guidelines for falls prevention and management for older adults: a global initiative
https://doi.org/10.1093/ageing/afac205
2021
The Association between Vision Impairment and Incidence of Dementia and Cognitive Impairment
https://www.aaojournal.org/action/showPdf?pii=S0161-6420%2820%2931206-9
2021
Causes of blindness and vision impairment in 2020 and trends over 30 years, and prevalence of avoidable blindness in relation to VISION 2020: the Right to Sight: an analysis for the Global Burden of Disease Study.
https://pubmed.ncbi.nlm.nih.gov/33275949/
1991
The Beaver Dam Eye Study: visual acuity.
https://pubmed.ncbi.nlm.nih.gov/1923372/